岡本内科こどもクリニック >> 内科
内科のご案内

医師 岡本新悟(おかもとしんご)
- 奈良県立医科大学卒業
- 医学博士
- 元・奈良県立医科大学臨床教授
- 日本内科学会認定内科専門医
- 日本内分泌学会認定内分泌・代謝専門医
- 日本糖尿病学会認定医
- アメリカ糖尿病学会特別会員
- 日本プライマリ・ケア学会認定医
- 元・奈良県立医科大学第三内科准教授
- 元・奈良県立医科大学内分泌代謝内科客員教授
- 元・奈良県立医科大学内分泌代謝内科臨床教授
- 現・畿央大学客員教授
趣味:絵画(デッサン)、フルート演奏、インラインスケート、水泳、アウトドアライフ、エッセイ著作
私は長らく奈良県立医科大学病院で内分泌疾患と糖尿病、ならびに成長障害を専門として治療を行ってまいりました。
当クリニックでは、長年培った専門性を生かし、内分泌疾患や糖尿病については大学病院と同じ最先端の治療が可能で、下垂体機能低下症や甲状腺機能低下症、性腺機能低下症、成長ホルモン分泌不全に対するホルモン補充療法(内分泌専門外来)に関しては生涯ケアを念頭に、安心して治療をつづけていただけるよう医療の体制を整備しております。
一方内科専門医として内科全般にわたるケアにも全力を尽くすつもりです。
WHAMES法について
内分泌疾患の治療
カルマン症候群について
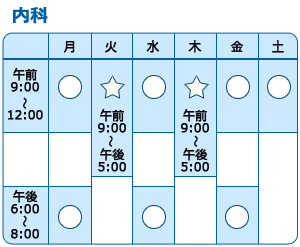
☆ いずれの曜日も一般外来に加えて、
内分泌専門外来も行っています。
(予約可。予約なしでも対応いたします)
内分泌・甲状腺・糖尿病
専門外来新設のご案内
当院では診断内容をさらに充実させるために、
内分泌専門外来を新設いたします
佐藤勝紀医師
優しく丁寧で的確な診断で定評のある優秀な先生です。
■日本内科学会 総合内科専門医
■日本内分泌学会 内分泌専門医
■日本糖尿病学会 糖尿病専門医
*両学会の内分泌代謝・糖尿病内科領域指導医
■日本甲状腺学会 甲状腺専門医
内分泌疾患の治療はいかにあるべきか
― あなたの治療の参考に ―
岡本内科こどもクリニック
内科 岡本新悟
=目次=
1.内分泌疾患とは
2.内分泌疾患の治療とは
A.下垂体疾患
(1) 成長ホルモン分泌不全性低身長の治療
(2) 下垂体機能低下症の治療
(3) 先端巨大症(アクロメガリー)の治療
(4) プロラクチノーマの治療
(5) 尿崩症の治療
B.甲状腺疾患
(1) バセドウ病の治療
(2) 橋本病と甲状腺機能低下症の治療
(3) クレチン症の治療
(4) 甲状腺腫瘍の追跡と治療
C. 副甲状腺疾患
(1) 副甲状腺機能低下症の治療
(2) 副甲状腺機能亢進症の治療
D. 副腎疾患
(1) 慢性副腎不全(アジソン病)
(2) 副甲状腺機能亢進症の治療
E. 男子性腺機能低下症の治療
(1) クラインフェルター症候群の治療
(2) カルマン症候群の治療
(3) 下垂体腫瘍術後の性腺機能低下症の治療
F. 女性性腺機能低下症の治療
(1) ターナー候群群
私は内分泌・代謝疾患ならびに成長障害を専門として25年以上奈良県立医科大で診療と研究、教育に携わって参りました。
特に内分泌疾患としては「下垂体疾患」「甲状腺疾患」「副腎疾患」などを、代謝疾患としては「糖尿病」と「高脂血症」を、そして成長障害では、低身長の原因となる疾患である「成長ホルモン分泌不全性低身長」や「ターナー症候群」さらに二次性徴が来ない疾患である「性腺機能低下症」などを専門として多くの患者さんを診察して参りました。この様な疾患は患者さん一人一人の生活を見据えた、きめ細かな治療が必要で、私の目指す「トータルライフ・ケア」を求めてこの度、万葉の故郷である奈良県桜井市に「岡本内科こどもクリニック」を開設致しました。当クリニックでは大学病院での経験を生かし、内分泌検査については最高のレベルを維持できるように工夫を凝らしております。また成長障害の治療に当たっては小児科専門医である岡本和美医師と協力して治療に当たります。
単に病気を治すだけでなく、病気に伴う不安や生活上の問題も含めて相談に乗りながら患者さんと共に生きることが私の医療の理想「トータルライフ・ケア」なのです。
内分泌疾患の概要と治療の目標を次に説明しますのでご自身の治療の参考にして下さい。
Ⅰ)内分泌専門外来での治療とは
1.内分泌疾患とは
内分泌疾患といいましても一般の方には聞きなれない病気と思われますが、意外と多い病気です。一言で言えば、われわれの身体のいろんな状態を調節するホルモンの病気と考えてい頂ければ結構です。一般の方がご存知のバセドウ病の様な甲状腺疾患だけでなく、頭の中の下垂体というところのホルモン分泌が低下したり、副腎皮質ホルモンが過剰に出る病気や、性腺の発育が起こらない性腺機能低下症などなど「ホルモンの分泌調節の異常を来たす病気」が内分泌疾患なのです。また糖尿病もインスリンというホルモンの分泌や作用の異常が原因であり、高血圧症や、高脂血症といわれるコレステロールや中性脂肪が高疾患も内分泌疾患による場合が少なくありません。今治療を受けている病気を内分泌の異常によるものかどうかチェックしてもらうことも病気を根本的な原因から治療するために重要なことと言えます。
2.内分泌疾患の治療とは
患者さんにはご自身の病気の原因と最先端の治療がどの様なものであるかを知っていただき、各疾患ごとに私どもの専門外来でどの様な治療を行うかを紹介いたします。
(1) 成長ホルモン分泌不全性低身長の治療
原因の不明な患者さんがほとんどですが、難産による分娩時障害や腫瘍でも起こります。診断のためには低身長(標準偏差がー2以下)で、骨年齢が遅れており、成長ホルモンの分泌を見る負荷試験で低反応であることが必要で、背の低い子供さんの全てに使えるものではありません。
治療は成長ホルモンの自己注射を続けます。成長ホルモンは現在遺伝子工学で合成されたヒトの成長ホルモンと同じ成分であり、安心して続けられます。またこの低身長の場合、性腺刺激ホルモンの分泌低下を伴っている場合があり、成長ホルモンの治療を行いながらその検査も併せて行います。私は「成長科学協会」(http://www.fgs.or.jp)の奈良県地区委員としてこれからも低身長の患者さんと家族の相談に乗るつもりです。
また私が考案した学校検診における内分泌疾患の早期発見のためのスクリーニング法(WHAMES法)で発見した低身長の子供さんの治療を現在までに150人以上手がけてきました。
参考文献
①岡本新悟、「内分泌疾患の早期発見へのアプローチ」日本医事新報
3496:19-24,1991
②岡本新悟「プライマリケアにおける内分泌疾患の早期発見」
Modern Medicine, 1991-10:39-44

「成長障害を伴う内分泌疾患のスクリーニング法」WHAMES法: 岡本新悟著
(2) 下垂体機能低下症の治療
原因が下垂体やその周辺の腫瘍である場合が多いのですが、他に重症分娩後(シーハン症候群)の下垂体の障害や自己免疫という特殊が反応によっても起こってきます。特に下垂体腫瘍摘出術後には下垂体機能低下症は高頻度に起こってきます。即ちホルモン調節の中枢である下垂体から副腎皮質刺激ホルモン(ACTH)や甲状腺刺激ホルモン(TSH)、性腺刺激ホルモン(LH、FSH)、成長ホルモン(GH)、乳汁分泌刺激ホルモン(PRL)などの分泌が不十分となり、それらのホルモンが足りないことによる症状(ホルモン欠落症状)が起こってくる病気なのです。
治療は不足するホルモンである副腎皮質ホルモンや甲状腺ホルモン(本来副腎から分泌しているハイドロコーチゾンや甲状腺から分泌しているサイロキシン)、あるいは性腺を刺激するホルモンであるゴナドトロピンなどを使います。不足するホルモンを適切に補充(足らないホルモンを補う治療)するなら、正常の人と変わらない元気な生活が可能です。
 |
 |
脳腫瘍術後の下垂体機能低下症の治療 |
|


脳腫瘍術後の下垂体機能低下症の治療
-特に成長期のホルモン補充療法について- :岡本新悟著
参考文献
岡本新悟、「成長期発症の下垂体周辺腫瘍による汎下垂体機能低下症の治療」:第3回関西間脳下垂体疾患研究会記録集:2005-2/5:2-3
(3) 先端巨大症(アクロメガリー)の治療
原因は下垂体腫瘍からの成長ホルモン分泌過剰によるもので、末端の骨や軟部組織の肥大と、糖尿病や高脂血症を伴い、腫瘍が大きくなると視神経を圧迫して視野障害を伴う病気です。
治療は脳外科専門医による下垂体腫瘍の摘出術ですが、手術で腫瘍が全て取りきれない場合があり、そのような患者さんには成長ホルモン分泌を抑えるサンドスタチンLARの注射を続けます。1ヶ月から2ヶ月に1度の注射で血液中の成長ホルモン分泌がコントロールでき、残った腫瘍も小さくなるというすばらしい治療と言えます。その結果糖尿病のコントロールも良くなりますが、多くの方はその後も糖尿病に対して治療を続ける必要があります。また腫瘍摘出後に成長ホルモン以外のホルモンの分泌が低下する場合もあり、その場合は(2)の下垂体機能低下症の治療に準じてホルモンの補充療法を続けます。
アクロメガリーに関しては「アクロメガリー広報センター」のホームページhttp://www.acromegaly-center.jp/を御覧ください。また私は列車の中で偶然前に座られた女性の方がアクロメガリーの特徴を持っておられ、勇気をだして声を掛け、早期気に診断できた患者さんがおられます。その経験から、「アクロメガリーが疑われる方に声を掛ける会」を設立し、疑わし方にカードで呼びかける運動を続けております。最近までに新たに3名発見しております。下はその声掛けに使うためのカードです。
参考文献
岡本新悟、「先端巨大症を疑った人に診察を受けるよう声を掛ける医師と患者の会」JIM 15:836-838,2005


(4) プロラクチノーマの治療
原因は下垂体からの乳汁分泌刺激ホルモンであるプロラクチンを産生する腫瘍からのプロラクチン過剰分泌で、女性の場合月経が止まったり、乳汁分泌(無月経・乳汁分泌症候群)を伴ったりします。腫瘍が大きい場合には視野障害を伴う場合があります。治療は腫瘍が大きくて視神経や周囲組織に対する圧排が無い限り薬物療法が基本となります。プロラクチン分泌を抑制するドーパミン作動薬が非常に有効であり、この薬を続けてプロラクチンが正常になると月経が再来し、妊娠も可能となります。特に挙児を希望される方の本薬剤治療をどうするかが問題であり、私は今までにパーロデルやテルロンなどの専用薬剤を使って月経を再来させ、妊娠分娩に持っていった患者さんを20例以上経験しています。
(5) 尿崩症の治療
多くは視床下部というホルモン分泌の上位中枢が腫瘍や自己免疫その他によって下垂体後葉ホルモンである抗利尿ホルモン(ADH)の分泌が障害されて、著しい多尿と喉の渇きを覚え、水を飲まないではいられない病気です。
原因である腫瘍が取れても、ほとんどの方は尿崩症が残りますから、抗利尿ホルモン剤であるデスモプレシンを点鼻します。適切な量と時間を守ることによって、全く健常な人と同じ生活が可能となります。しかしデスモプレシンを使っておられる方の飲水量や補液などについては専門の指導が必要となります。
B.甲状腺疾患
(1) バセドウ病の治療
原因は甲状腺を刺激する免疫グロブリン(詳細は別に紹介)により、甲状腺ホルモンの合成と分泌が過剰になり、甲状腺機能亢進症を呈する病気と言えます。その異常な免疫グロブリンにより眼球突出や外眼筋の炎症によって複視(ものが二重に見える)ことが起こることがあります。甲状腺機能が亢進して甲状腺ホルモンが過剰になりますと動悸や多汗、体重減少、全身倦怠感、食欲亢進、軟便などが現れ、ひどい場合(バセドウ病クリーゼ)には心不全から危険な状態に陥る場合があります。
参考文献
岡本新悟、「甲状腺クリーゼ」:Modern Physician Vol13 No.5: 725-726,1993
治療はまず抗甲状腺剤であるメルカゾールやプロピールサイオウラシルなどを開始します。この抗甲状腺剤は非常に安全な薬で、妊娠中でも服用が可能とされています。治療開始時は比較的多い量の薬を服用しますが、検査の結果をみながら減量し、維持量という甲状腺機能を正常に保てる最も少ない量で2.3年続け、甲状腺の刺激抗体の値などを参考にしながら「寛解」という、薬を止めても甲状腺機能が正常を維持できる状態にもって行きます。寛解という状態は治ったという「治癒」とは異なる状態で、また再発する可能性があるためその後のチェックも必要です。抗甲状腺剤のアレルギーで薬が飲めない方や、早く寛解の状態に持って行きたい方、できれば薬を飲まないで妊娠・分娩を迎えたいという方には手術で甲状腺の一部を残して摘出するいわゆる甲状腺亜全摘術を行います。
他にアイソトープ療法という放射性ヨードによる治療もあります。
(2) 橋本病と甲状腺機能低下症の治療
甲状腺機能低下症というのは、何らかの原因によって甲状腺から甲状腺ホルモンの分泌が低下するために、身体が必要とするホルモンの不足による症状を呈する病気です。そのほとんどは橋本病(甲状腺に対する自己免疫により甲状腺組織が徐々に破壊される病気)によるものですが、甲状腺機能低下症の治療は甲状腺ホルモンの補充だけで十分です。治療に使われる甲状腺ホルモン剤は本来われわれの甲状腺から分泌されているホルモンと全く同じサイロキシンですから適切な量である限り副作用は一切ありません。本来橋本病は徐々に進行していく病気ですので定期的に甲状腺ホルモンの補充量が適切かどうかをチェックする必要があります。まだ甲状腺機能が正常である時期には治療は必要とはならず、機能低下に陥る時期を見極めるために6ヶ月に1回から1年に1回の甲状腺機能検査が必要となります。
幸い橋本病は甲状腺機能低下以外には異常を来たさない、「体質の様なもの」ですから適切な管理を怠らない限り心配はありません。ただ自己免疫の病気としての「慢性関節リウマチ」や「シエーグレン症候群」さらに「ターナー症候群」に合併しやすい疾患ですのでそのような疾患を有する患者さんの場合一度橋本病を疑ってみる事が必要となります。
(3) クレチン症の治療
私は成長障害を専門とする内分泌専門医ですので、新生児スクリーニングで発見されたクレチン症を数名治療しています。基本的な治療は年齢に応じた甲状腺ホルモンの補充を続けることであり生涯甲状腺ホルモンの補充が必要となります。
(4) 甲状腺腫瘍の追跡と治療
甲状腺の腫瘍のほとんどは良性扱(悪性であっても命に関わらない)と言って良いでしょう。中には未分化型甲状腺癌と言って急速に進む悪性度の高い腫瘍がありますが、私が35年間の経験で3例だけと非常に稀と言えます。その他は、甲状腺の良性腫瘍である甲状腺腺腫と分化型甲状腺癌があります。分化型というのは、良性に近い組織を持つ癌と言えますが、急に進行することは無く、手術で摘出すれば心配はありません。そのために甲状腺のエコー検査や、注射器の針で腫瘍の細胞を吸い取って(吸引生検)癌細胞があるかどうかを調べる検査を行います。私の考案した吸引生検法(岡本式吸引生検法:PT No.1538214)は安全性と細胞を確実に吸引できると言うことで多くの先生方に使われています。
私の内分泌専門外来では、甲状腺腫の診断と追跡を担当し、手術は内分泌外科の甲状腺専門の先生にお願いしています。
C. 副甲状腺疾患
(1) 副甲状腺機能低下症の治療
非常に稀は疾患ですが、診断が付きますと治療は難しくありません。特発性とか偽性とか難しい分類がありますが、基本的には血液中のカルシウムが低くなる病気で、手足が突っ張る様なテタニー症状を呈します。また長らく無治療で放置しておきますと白内障が進んだり、または脳の一部に石灰沈着を起こしてパーキンソン病の様に歩行が困難になる場合もあります。治療としてはビタミンDあるいはその前駆体という類似の薬剤を生涯服用することになります。血液中のカルシウムの値を正常に保てる量を続けることが大切で、適切な量かどうかは定期的に検査が必要です。
(2) 副甲状腺機能亢進症の治療
ほとんどは副甲状腺ホルモンを過剰に分泌する腫瘍によるもので原発性という分類に入ります。副甲状腺は米粒位の大きさの組織で、甲状腺の後ろに4つあり、血液中のカルシウムを上げる働きを持っています。その副甲状腺からホルモンを過剰に分泌する腫瘍ができて、血液中のカルシウムが高くなり尿路結石ができたり、ときには骨折しやすくなったりします。副甲状腺は小さいので、4つの副甲状腺の何れが原因となる腫瘍を有しているかを診断することが難しく、われわれも診断に困る例があります。要は原因となるホルモンを産生する腫瘍を見つけて、手術で取ることです。私の担当は高性能のエコーやMIBIシンチという特殊な検査で部位の診断を付けることで、診断が付けば専門の内分泌外科医に摘出していただきます。
D. 副腎疾患
副腎の機能性腫瘍(ホルモンを分泌する腫瘍)であるクッシング症候群や原発性アルドステロン症、あるいは褐色細胞腫という疾患は診断がつけば外科的に摘出を行ってそれで治癒となります。しかし診断には難渋する場合があり、特にこのような疾患の診断は内分泌専門医の腕の見せ所で、むしろ専門以外の医師からの相談に乗ることになります。そのためここでは、ホルモンの補充療法の必要な疾患に限って慢性副腎不全(アジソン病)や急性副腎不全、あるいは先天性副腎過形成症の治療について述べます。
(1) 慢性副腎不全(アジソン病)
昔は副腎結核による患者さんがほとんどでしたが、最近は自己免疫という体質で発症する方が多い様です。また癌の転移で両側の副腎の機能が障害される場合にも起こります。しかし今でも結核性は無くなったわけでありません。この病気は両側の副腎の機能がほとんど機能しなくなって、副腎を刺激する下垂体からの副腎皮質刺激ホルモン(ACTH)の分泌亢進で皮膚が黒っぽく(色素沈着)なり、強い全身倦怠感(身体がだるくなる)や食欲不振、血圧低下、時にはショック状態になる場合があります。診断は決して難しいものではなくホルモンの測定だけで可能です。治療は副腎皮質ホルモンであるハイドロコーチゾンを必要量補充することで、治療開始と同時に見違えるように元気になります。
参考文献
岡本新悟:「内分泌疾患治療薬」コートリル、ソル・コーテフ・・・ Medicina, Vol 33 no12:367-374
副腎皮質からはハイドロコーチゾンだけでなくアルドステロンという塩分を身体に取り込むホルモンも分泌されていますので、その作用を有するフロリネフというホルモン剤も同時に服用していただきます。何れもステロイドですが、一般に使われる合成ステロイドとは異なり、生命に不可欠な補充量法であり、適切な服用量である限り副作用は一切ありません。普段処方されているハイドロコーチゾンの補充量というものは、安定した生活を送れている状態での量であって、高熱や下痢その他の生活上のストレスでも一時的に量を増やすことになります。
その様な状態でハイドロコーチゾンの量を増やさなければ、次に述べる「急性副腎不全」に陥ってショックとなる場合もあります。我々医師にとってもその点に関する管理は重要であり、普段から患者さんに「治療内容紹介カード」を持って頂いております。
(2) 急性副腎不全
これは下垂体機能低下症や慢性副腎不全の患者さんで、ストレスや感染症などによって、身体が必要とする副腎皮質ホルモンの供給が追いつかず、その結果著しい全身倦怠感や吐き気、時にはショック状態に陥る状態を言います。この場合比較的大量のハイドロコーチゾンの靜注や点滴が必要となります。またその様な状態に合った塩分と糖分の多い内容の点滴を行うことが重要です。普段から急性副腎不全に陥る可能性のある方にはその様な状態に陥る前に普段から服用しているハイドロコーチゾンの服用量を増量するなどの自己対策も必要となります。
また他の病気でステロイド剤を長期間服用している方も、もし服用を急に中断した場合などに急性副腎不全を呈します。その様な状態を我々は「ステロイド離脱症候群」と呼んで注意するように指導しています。
E. 男子性腺機能低下症の治療
性腺(睾丸)の機能が悪いために男性ホルモンであるテストステロンの分泌が悪くなるグループと、下垂体や視床下部といった脳の上位中枢からのホルモン(性腺刺激ホルモンであるゴナドトロピン)の分泌が悪いために睾丸を発育させることができないグループの二つに大きく分けられます。前者を原発性性腺機能低下症といって、男性ではクラインフェルター症候群の頻度が最も高く男性500人に1人の割合と言われています。一方上位中枢からの刺激が起こらないグループは低ゴナドトロピン性性腺機能低下症といって、下垂体からの睾丸を刺激するホルモンが分泌されないために起こります。その中で最も名前の知られているのはカルマン症候群と言って性腺機能低下だけでなく、「臭いが分からない」という、臭いを感じる神経である嗅神経も同時に障害される病気です。私のグループ(奈良県立医科大学内分泌・代謝内科)は日本で始めてカルマン症候群の病因遺伝子(KAL-1 gene)の解析に成功しました。またそのとき国内の医療機関の調査を行い、結局私が日本で最もカルマン症候群の患者を多く治療していることが分かりました。カルマン症候群以外にも嗅覚異常の無い低ゴナドトロピン性性腺機能低下症はたくさんあります。ここでは最も典型的はクラインフェルター症候群の治療と、カルマン症候群の治療そして下垂体腫瘍などに伴う性腺機能低下症の治療について述べます。
(1)クラインフェルター症候群の治療
基本的には染色体異常でX染色体を過剰にもっているグループで、47,XXYが最も典型的がタイプといえます。基本的な染色体異常について治療はできませんが、それに伴って生じる性腺機能低下症の治療は男性ホルモンであるテストステロンにより可能と言えます。一方染色体異常は精子の形成に障害となり男性不妊の原因ともなります。クラインフェルター症候群の場合、性発育は思春期年齢まである程度まで進みますが、途中で発育が止ったり、その後機能低下となります。また思春期年齢で乳房が大きくなる(女性化乳房)場合があります。その場合、あまり大きい場合には形成外科的に乳腺を摘出する場合もあります。性腺機能低下に対しては、思春期年齢頃から少量のテストステロンを開始し、二次性徴を完成に導いたり、また年齢相応の血中テストステロンを維持するようにデポー型という作用の長い男性ホルモン製剤を2週間から4週間に1回注射します。男性ホルモンの治療を行うことによって患者さんは見違えるように元気になり、男性としての自信を取り戻すことができます。テストステロンの血中濃度は男性の場合20歳代から30歳代をピークとして次第に低下していきますが、70歳代でも3.0ng/ml前後の値があり、若い人の半分位はあります。そのために年齢が60歳以上でもその年齢に応じた少量のテストステロンを補充することが必要となります。一方男性不妊の問題ですが、現在精子を作る治療はできませんが、睾丸の一部から顕微鏡下で精子を取り出して人口授精(顕鏡授精)が試みられています。また思春期年齢にはある程度の精子を有しているためにその時期に精子を凍結保存することも考えられています。
クラインフェルター症候群の治療はテストステロン治療だけでなく、幼小児きからのケアが大切で、私は「クラインフェルター症候群の生涯ケア」を一つのライフワークとしてホームページ(http://www.ksfjapan.net)で医療相談を担当しています。
参考文献
岡本新悟、「クラインフェルター症候群に対する生涯ケアとテストステロン治療」 日本遺伝カウンセリング学会誌:第25巻2号:75-80,2004
(2) カルマン症候群の治療
カルマン症候群をはじめ、低ゴナドトロピン性性腺機能低下症は睾丸などの性腺は本来正常ですので、性腺を発育させる治療を行います。そのため適切な治療を行うことによって精子もでき、一人前の男性として完成し妊孕能(子供をつくる能力)も獲得できます。私が治療を行っている患者さんの多くは二十歳を過ぎて、二次性徴が来ないということで悩みながら相談に来られた方で、ゴナドトロピン療法でみるみる一人前の男性になり自信を取り戻します。 中には治療で精子が正常レベルまで増え、3人の子供さんの父親となって幸せに生活しておられる方もおられます。 「性腺機能異常は全て治療可能」というのが私の考えです。
さてカルマン症候群ですが、基本的には視床下部からのゴナドトロピン放出ホルモンというホルモンの分泌が欠損しており、同時に嗅覚も欠損しているという先天的な病気です。ですから治療としては下垂体から分泌されるゴナドトロピン(LH, FSH)と同じ働きをするホルモンの補充を行います。その治療をゴナドトロピン療法といい2種類のホルモンを使います。 一つはLH作用(男性ホルモンであるテストステロンを作るのを刺激する作用)を有する胎盤性ゴナドトロピン(hCG)とFSH作用(精子を作る作用)を有するhMGという抽出ホルモンを使いますが、最近ではhMGは遺伝子工学的に合成したヒトFSH製剤が使える様になりました。その治療は自己注射で週1回から2回続けることになります。治療を開始して1年から2年で血液中の男性ホルモンは正常値となり、さらに2、3年しますと精子が確認できるようにもなります。この治療は結婚して子供が欲しい方に続けますが、子供ができてあとは男性としての機能を維持するためにはゴナドトロピン療法を終了して、テストステロン療法だけで良いことになります。ただこの治療と続けたからといって嗅覚は回復しません。ご本人は生まれた時から嗅覚を知らないために特に日常生活に支障はありません。
参考文献
岡本新悟「Kallmann 症候群のKAL1遺伝子解析と告知ならびに生涯ケア」 日本遺伝カウンセリング学会誌:第26巻2号:49-54、2005
以上クラインフェルター症候群とカルマン症候群の治療を紹介しましたが、病気が異なっても睾丸に問題がある場合と下垂体・視床下部に問題がある場合の治療の基本は同じです。
(3) 下垂体腫瘍術後の性腺機能低下症の治療
私は脳腫瘍による下垂体機能低下症に伴う性腺機能低下症を多く治療しています。下垂体周辺の腫瘍(頭蓋咽頭腫や胚芽腫、ラトケ嚢腫)などは成長期の子供に多く、腫瘍により成長障害と性発育不全をきたします。術後からは前述の下垂体機能低下症に対するホルモンの補充量法を行いますが、年齢を考えて性腺治療を行います。基本はカルマン症候群の治療と同じくゴナドトロピン療法を行いますが、成長期の治療となりますと、治療が早すぎると骨が早く固まって低身長となり、また治療開始が遅すぎますと二次性徴の遅れから強いコンプレックスを抱くことになります。そのために治療開始年齢は骨の年齢(骨年齢)を目安に、最終身長を予想して治療開始時期を決めます。男子の場合、私は骨年齢が13歳頃から少量のhCG製剤(製剤としてはゴナトロピン)から開始し、骨年齢が15歳頃から増量してFSH製剤(製剤としてはゴナピュール、ゴナールF)を追加します。そして骨年齢が17歳になりますと、以降は成人量の注射を続けることになります。成人量はゴナトロピンで5000単位週2回、ゴナピュールで75単位を週2回となります。子供が欲しい場合、精子を増やすために一時的にゴナピュールを150単位週2回から3回に増やす場合があります。
女子の場合も基本は同じですが、FSH製剤をベースにhCGを併用するという方法をとります。私は12、3歳頃から少量のFSH製剤を開始し、15歳頃からFSH製剤とhCG製剤を使いながらプロゲステロン製剤(黄体ホルモン製剤)で月経を誘発します。私は婦人科専門ではありませんので、排卵可能な準備状態までの治療を行い、以降は婦人科の専門医の先生と協力して治療に当たります。
参考文献
岡本新悟:「成長期発症の下垂体周辺腫瘍による汎下垂体機能低下症の治療」第3回関西間脳下垂体疾患研究会記録集:2005
(1)ターナー症候群
私は学校健診(小・中学校)との連携で成長障害の早期発見のためのスクリーニング(WHAMES法)を続ける中で20名を超えるターナー症候群の患者さんを発見し現在まで治療を続けてきました。ターナー症候群とはわれわれの体を形作るための情報を担う染色体(女性では 46,XX、男性では46,XY)の一部(X染色体一つあるいはその短腕)が欠損し、正常のX染色体が一つしかない女性(モザイクという複雑なタイプもある)で、低身長や性腺(卵巣、子宮など)発育不全を伴う疾患と表現されます。他に翼状頚や外反肘といった小奇形を伴ったり、心臓や血管系の異常を伴うことがあります。その原因はX染色体の短い方の部分(短腕)にある身長を伸ばす遺伝子や卵巣や子宮を発育させる遺伝子の情報が欠けるためにおこってきます。出生女児の3000人に一人の頻度とされていますが、流産を含めると1000人の女児に一人と女性の染色体異常では最も頻度の高い疾患です。
何がこの病気にとって問題かと言いますと、出生時に心臓や血管の奇形によって早期に治療が必要となってくる場合がありますが緊急性を要する例はまれといえます。その後の成長期で問題になってくるのは、成長障害いわゆる低身長と性腺発育不全という二次性徴や初潮が来ないという事です。
無治療での成人身長の平均は138cmと低く、現在ターナー症候群には成長ホルモン治療が公費負担(小児慢性特定疾患)で治療が認められております。早期に診断して治療を続けることによって150cm近くまで身長を伸ばすことが可能となっています。ですから早期発見が非常に重要となります。一方性腺機能低下ですが、卵巣が索状性腺と言ってほとんど機能しない卵巣で女性ホルモンの分泌や排卵ができないという問題があります(中にはある年齢まで排卵があって月経がある方もありますが稀です)。そのため思春期年齢から女性ホルモンの補充療法を続けることになります。この治療(カウフマン療法)を続けることによって定期的に月経は見られますが排卵するわけではありませんから妊娠はできません。そう言ってしまいますと若い女性の将来に失望させ、落胆を与えてしまうことになりますが、現在卵子提供による妊娠や、患者さんの胚細胞を使った妊娠の試みが始まっています。
次にこの体質を持っていることで生涯何か問題が起こるかとうい事ですが、骨粗鬆症が大きな問題となります。しかし思春期から更年期の年齢まで正しく女性ホルモンの補充を続け、その後ビタミンDやビスフォスフォネートなどを続ける限り全く心配はありません。
そうなりますと早期診断で小児期から治療をつづける限り健康という面では大きな問題はありません。ただ妊娠できる頻度が非常に低いという事で、思春期からその後の女性としての人生でご両親と私達成長障害や内分泌を専門とする医師の協力で支えて行き、幸せな人生を送ってもらえるように協力する会や研究会が各地で活動しています。
近畿圏では大阪市立総合医療センターの藤田敬之助先生が中心になって活動されている「ひまわりの会」に多くのターナー女性や親御さんや医療関係者が意見を出し合って協力しています。私が診ている患者さんもその会でお世話になっています。
私の印象ですが、以上の内容だけを読まれますとターナー女性の方々はどのように生活されているのか不安を抱かれるかと思いますが、私が治療している多くの患者さんの中で、看護師として活躍している方が3名、法学部を出て司法試験にトライされている方、アメリカでジャズのプロとして活躍している方など、しっかり自分の人生を見つめて活躍しておられる方がおられます。皆人柄のよい優しい心をもった素敵な女性です。
以降は引き続き下記の疾患について掲載予定
・神経性食思不振症(思春期やせ症)
・肥満に伴う無月経
G) 性早熟症の治療
お問い合わせ、ご予約は: JR・近鉄 桜井駅 岡本内科こどもクリニック
電話 0744-42-4152 FAX 0744-42-4131
お問い合わせ、ご予約は: JR・近鉄 桜井駅 岡本内科こどもクリニック
TEL : 0744-42-4152
















